서론
메트헤모글로빈은 적혈구 내 헤모글로빈의 2가 철(ferrous iron)이 3가 철(ferric iron)로 산화되어 생성된다. 정상 체내에서 메트헤모글로빈은 매일 3% 가량의 형성되며 내적 환원 효소 체계에 의해 빠르게 정상 헤모글로빈으로 전환되어 1% 내의 분율로 유지된다. 그러나 특정 병인들에 의해 헤모글로빈의 산화가 지속적으로 증가할 경우 환원 효소 체계의 수용력이 포화되어 메트헤모글로빈혈증이 유발된다[1,2]. 메트헤모글로빈은 산소와 결합하지 못하기 때문에 메트헤모글로빈혈증 환자에서는 적혈구의 산소 운반 능력이 저하되며, 또한 산소해리곡선이 좌측 이동되어 동일 산소 분압에서 조직으로 해리되는 산소의 양 역시 감소된다. 따라서 혈중 메트헤모글로빈의 농도가 증가할수록 치명적인 조직 저산소증이 유발될 수 있다[3,4].
메트헤모글로빈혈증의 원인은 크게 외인성 산화제 노출, 유전적 요인, 식이요인으로 구분되며, 약물 및 화학물 등의 외인성 산화제 노출이 메트헤모글로빈혈증의 가장 주된 원인으로 보고되고 있다. 다양한 약물 및 화학물들이 메트헤모글로빈혈증을 유발할 수 있으며, 주요 약물로 dapsone, benzoncaine, primaquine 등이 보고되고 있으며, nitrate, nitrite, aniline 등의 화학물도 원인으로 보고되고 있다[3-5]. 이러한 외인성 산화제는 경구 섭취뿐만이 아니라, 스프레이 제제, 피부 도포제, 구강 세정제, 가스 흡입 등의 경로를 통해 피부나 점막을 통해서도 흡수되어 메트헤모글로빈혈증을 유발할 수 있다[5,6].
증례
30대 남성 A와 50대 남성 B가 호흡곤란과 어지럼증을 주소로 119 구급대에 의해 본원 응급실로 이송되었다. 환자들은 내원 당일 인근 대형마트에서 구매한 새우, 조개, 오징어, 버섯과 여러 야채들로 요리를 만들어 먹은 직후 동시에 호흡곤란과 어지럼증을 발생하였다. 현장에서 환자들의 산소포화도가 81-83%로 측정되어 구급대원들은 환자들에게 10 L/min 산소를 안면 마스크로 투여하면서 이송하였다. 두 환자 모두 중국인 요리사로 직장 동료였으며, 특별한 과거병력은 없었고, 최근의 병원 치료 경험 및 약물 사용력 또한 없었다. 일상적으로 조리한 음식을 같이 섭취한 것 외에는 약물이나 농약 음독, 가스흡입 등 증상이 두 환자에게 동시에 발생할 만한 병인은 확인되지 않았다.
응급실 내원 당시 A환자의 활력 징후는 혈압 145/63 mmHg, 맥박 134회/분, 호흡 32회/분, 체온 37.3℃, 산소포화도 81%로 측정되었고, B환자의 활력 징후는 혈압 102/56 mmHg, 맥박 98회/분, 호흡 26회/분, 체온 36.5℃, 산소포화도 81%로 측정되었다. 신체 검사상 두 환자 모두 의식은 명료하였고, 신경학적 이상 증상은 관찰되지 않았다. 환자들의 안면과 결막은 창백하였고 손과 발에 청색증이 관찰되었으나, 청진상 호흡음과 심음은 정상적이었다. 흉부 단순방사선 검사에서 이상 소견은 관찰되지 않았고, 심전도는 정상 동성 리듬이었다. 혈액검사상 A와 B환자의 헤모글로빈은 각각 15.2 g/dL와 14.0 g/dL로 측정되었다. 응급실 내원 직후 시행한 동맥혈가스분석결과에서 A환자는 pH 7.451, PaO2 73.1 mmHg, PaCO2 36.4 mmHg, HCO3 25.8 mmol/L, SaO2 91.9%로 측정되었고, B환자는 pH 7.482, PaO2 62.7 mmHg, PaCO2 31.4 mmHg, HCO3 25.1 mmol/L, SaO2 91.8%로 측정되었다. 그러나 안면 마스크 산소 투여량을 15 L/min로 증량함에도 불구하고, 맥박산소측정기상 환자들의 산소포화도는 85-91% 범위 이상 상승하지 않았고 청색증 역시 지속되었다(Fig. 1). 초기 검진 및 검사 소견상 저산소증과 청색증의 원인이 불분명하여 COoximetry 검사를 추가적으로 시행하였고, A와 B환자의 메트헤모글로빈 분율이 각각 50%와 46.6%로 측정되어 급성 메트헤모글로빈혈증을 진단하였다.
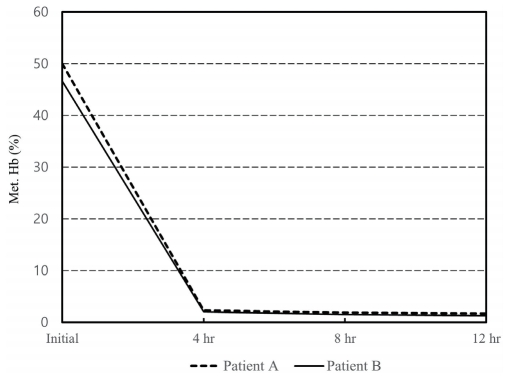
메트헤모글로빈혈증 치료를 위해 환자 들에게 메틸렌 블루 1 mg/kg 용량을 5% 포도당수액에 혼합하여 정맥 내로 투여하였다. 메틸렌 블루 투여 10분 후부터 환자들의 증상들이 호전되기 시작하여 투여 1시간 후 환자들의 산소포화도는 100%로 상승하고 청색증 역시 소실되었다. 내원 4시간 후 시행한 CO-oximetry 검사에서 환자들의 메트헤모글로빈 분율은 2% 이하로 감소하였다(Fig. 2). 이후, 4시간 간격으로 동맥혈가스분석과 CO-oximetry 검사를 시행하면서 경과 관찰하였고, 메틸렌 블루의 부작용과 연관된 증상과 징후들은 발생하지 않았다. 내원 17시간 후 환자들은 완전히 회복되어 퇴원하였다.
고찰
육류 가공식품, 야채, 약용 식물 등 다양한 식이요인에 의해 메트헤모글로빈혈증이 발생할 수 있으나, nitrite 또는 nitrate에 의한 음식물 또는 식수원 오염이 주된 원인으로 보고되고 있다[7-10]. Nitrite는 고기, 생선, 치즈 등의 식품들에 항균 및 발색, 방부 목적으로 사용되며, 세제나 녹 제거제, 화장품 등 일상생활 제제로도 사용된다. 실생활에서 nitrate은 소금 결정, 분말 가루 등 다른 식재료와 유사한 형태로 보관되는 경우가 많으며, 사용자의 부주의 또는 오인으로 음식에 첨가되거나 직접 섭취하는 경우 메트헤모글로빈혈증을 유발할 수 있다[8-10]. 본 사례의 경우, 동일 음식물 섭취 외에는 환자들에게 메트헤모글로빈혈증을 유발할 만한 요인들이 없었으며, 지역 사회내 추가적인 환자 발생이 보고되지 않아 식재료의 오염보다는 조리 과정 중 우발적으로 발생한 nitrate 등의 외인성 산화제에 의한 음식물 오염이 메트헤모글로빈혈증의 원인으로 추정되었다. 식이요인에 의한 메트헤모글로빈혈증 환자 발생시 오염 경로 또는 오염원이 불분명하거나, 시판 가공식품 또는 식재료, 공용 식수원 등 불특정 다수의 환자 발생을 유발할 가능성이 있다고 판단될 경우 지역 보건 행정기관에 역학조사 요청을 고려해야 한다. 역학조사를 통해 오염원 및 오염 경로의 확인이 필요하며, 범죄 또는 생화학 테러와 같은 의도적 오염 가능성에 대해서도 조사해야 한다. 또한, 역학조사결과에 따라 필요한 경우 오염원의 판매 또는 이용 금지, 주민 대상 홍보 등을 통해 추가적인 중독 환자의 발생을 예방해야 한다[9].
급성 메트헤모글로빈혈증의 중요한 임상 증상은 산소 투여로 호전되지 않는 청색증이며, 메트헤모글로빈 혈중 분율이 증가할수록 중증도가 증가한다. 메트헤모글로빈 혈중 분율이 10% 이상으로 증가할 경우 초기 증상으로 청색증과 함께 두통, 빈맥, 빈호흡 등이 발생할 수 있고, 혈중 분율이 30-40%에 도달하면 의식 혼돈, 어지럼증, 빈호흡과 빈맥의 악화 등이 동반될 수 있다. 혈중 분율 50-70%에서는 혼수, 경련, 부정맥, 산증 등이 발생할 수 있으며 70% 이상에서는 심정지가 발생할 수 있다. 또한, nitrite 또는 nitrate 중독에 의한 메트헤모글로빈혈증 환자에게는 혈관 확장 효과로 인해 심한 저혈압이 동반될 수 있기 때문에 유의해야 한다[4]. 일반적인 응급실 진료 환경에서 시행되는 동맥혈가스분석은 혈중 메트헤모글로빈 혈중 분율을 측정하지 못하며, 맥백산소측정기 또한 메트헤모글로빈 혈중 분율을 일부 반영하나 실제 산소포화도를 정확히 측정하지 못한다[11]. 따라서, 본 사례와 같이 약물 중독을 특정할 만한 병력이 없는 청색증 환자가 내원하였을 경우 임상의의 적절한 판단 없이는 급성 메트헤모글로빈혈증의 진단과 치료가 지연될 수 있다. 임상의는 초기 환자 평가에서 ‘포화도 격차(saturation gap)’가 발생하는지 주의 깊게 살펴야 한다. 포화도 격차는 맥박산소측정기와 동맥혈가스분석의 산소포화도 측정치 간의 차이로 5% 이상일 경우 비정상 소견이며, 메트헤모글로빈 혈중 분율이 높은 경우 포화도가 15% 이상 차이날 수 있다[1]. 따라서 증상이 있으면서 포화도 격차가 비정상적인 환자일 경우 CO-oximetry 검사를 시행해야 한다. CO-oximetry는 분광비색계 방법을 이용하여 4가지 파장의 흡광도를 측정하는 검사로 산소헤모글로빈, 탈산소헤모글로빈, 메트헤모글로빈, 일산화탄소헤모글로빈의 수치를 정량적으로 구분하여 측정할 수 있기 때문에, 메트헤모글로빈혈증을 신속하고 정확하게 진단할 수 있다[4]. 본 사례에서 두 환자 모두 산소 투여에 반응하지 않는 청색증과 함께 산소 투여에도 불구하고 약 10% 내외의 포화도 격차가 관찰되었고, CO-oximetry 결과에서 A와 B환자의 메트헤모글로빈 분율이 각각 50%와 46.6%로 측정되어 메틸렌 블루를 투여하였다.
메틸렌 블루는 메트헤모글로빈혈증의 효과적인 해독제로 메트헤모글로빈 혈중 분율이 20% 이상인 유증상 환자에게 메틸렌 블루 투여가 권장되며, 무증상이더라도 메트헤모글로빈 혈중 분율이 30% 이상일 경우 메틸렌 블루 투여가 권장된다. 또한 빈혈, 일산화탄소 중독, 심장질환, 폐질환 등 저산소증에 민감한 기저질환이 있는 환자군에서 증상이 있을 경우 10% 정도의 낮은 메트헤모글로빈혈중 분율에서도 메틸렌 블루 투여를 고려해야 한다. 정상 성인과 소아에서 메틸렌 블루는 1-2 mg/kg의 용량을 5분 이상에 걸쳐 서서히 정주한다. 치료 효과는 투여 30분 이내에 나타나며, 초회 투여 후 효과가 없을 경우 1 mg/kg을 매 30분에서 1시간 간격으로 반복 투여할 수 있다. 메틸렌 블루 투여 후 동맥혈가스분석과 맥박산소측정기, CO-oximetry를 이용하여 산소포화도와 메트헤모글로빈 혈중 분율을 추적 감시해야 하며, 메틸렌 블루의 부작용인 용혈성 빈혈, 흉통, 호흡곤란 등의 발생 여부를 관찰해야 한다[1,2].
현재 국내에서는 메틸렌 블루가 시판되고 있지 않기 때문에 중앙응급의료센터에서는 전국 20개 응급의료센터를 거점 병원으로 선정하여 메틸렌 블루를 포함한 15종의 희귀 해독제 지원 사업을 시행하고 있다. 따라서, 일반 응급의료센터인 경우 중앙응급의료센터 홈페이지(www.e-gen.or.kr)를 통해 메틸렌 블루 배송을 요청하거나, 거점 병원으로의 환자 이송을 신속하게 결정해야 한다. 본원은 제주 지역 거점 병원으로 진단 즉시 메틸렌 블루를 환자들에게 투여하여 효과적으로 치료할 수 있었다. 메틸렌 블루 수급이 힘들거나, 중증 신부전 등의 투여 금기증, 용혈성 빈혈의 부작용 등으로 인해 메틸렌 블루를 투여하기 어려운 경우 작용이 느리지만 비타민C 투여를 고려해 볼 수 있다. 최근 국내에서 메틸렌 블루의 대체 치료제로 고용량 비타민 C를 반복 투여하여 메트헤모글로빈혈증 성공적으로 치료한 사례가 보고된 바 있다[12]. 본 사례보고에서는 우발적인 음식물 오염이 메트헤모글로빈혈증의 원인으로 추정되었으나, 추가적인 역학조사가 진행되지 않아 명확한 오염원 및 오염경로를 확인할 수 없었다는 제한점이 있다. 또한, 약물 복용력을 환자들의 진술을 토대로 확인하였기 때문에 cocaine 또는 heroin 등 마약류와 같은 불법적인 약물 투여 가능성을 배제하지 못하였다.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print